Диагноз «нефролитиаз» устанавливается пациенту с зарегистрированными клинически и инструментально мочевыми конкрементами. Это плотные солевые образования, которые формируются, когда нарушается естественный баланс минералов и жидкости в моче. Сначала это микрокристаллы, но со временем они растут, становясь серьезной проблемой для выделительной системы.
По статистике, мочекаменная болезнь зарегистрирована у 1-20% населения по всему миру; такая разбежка в процентах говорит о влиянии социально-экономического положения и уровня жизни на вероятность возникновения заболевания. В Беларуси диагноз установлен у 5-9% населения, что ниже, чем в странах Северной Америки, Африки и Саудовской Аравии. Однако, выявляемость неуклонно растет, что связано с демографическими процессами постарения населения и с улучшением качества инструментальной диагностики.
Кто рискует столкнуться с нефролитиазом?
Основные факторы риска еще Гиппократ подразделял на демографические, факторы внешней среды и патофилиологические. Так, национальная принадлежность и геопозиция влияют на риски мочекаменной болезни. Средний возраст заболевшего – 50 лет, мужчина или женщина – примерно поровну.
Еще влияют:
- Наследственная предрасположенность: если у близких родственников были подобные проблемы, стоит быть особенно внимательным к профилактике.
- Хроническое обезвоживание. Недостаточное потребление чистой воды — главный провокатор, ведущий к образованию концентрированной мочи, идеальной среды для кристаллизации солей.
- Погрешности рациона: пересоленная пища, оксалаты (щавель, шпинат, свекла), красное мясо и сахара повышают нагрузку на почки.
- В группе риска люди с подагрой, гиперпаратиреозом, хроническими циститом и пиелонефритом и болезнями пищеварительного тракта.
- Гиподинамия нарушает кальциево-фосфатное равновесие, способствуя камнеобразованию.
Важно понимать, что проблема часто развивается незаметно. Почечная колика нередко становится первым явным признаком — с непредсказуемым началом острого эпизода, требующая неотложной помощи.
Какими бывают и как появляются камни в почках
Не все конкременты одинаковы. Их состав повлияет на выбор ведущего метода диагностики и отслеживания распространенности процесса, предпочтение варианта терапии и предупреждения рецидивов.
- Оксалатные имеют плотную структуру с шиповатой поверхностью , образуются из солей щавелевой кислоты; наиболее частые (до 70-80%).
- Фосфатные конкременты. Мягкие, гладкие, быстро растущие. Их появление часто связано с хронической инфекцией и щелочной реакцией урины.
- Уратные состоят из солей мочевой кислоты, поэтому их не видно на стандартном рентгене, что требует специальных усилий для поиска.
- Струвитные - это прямое следствие инфекции, вызванной определенными бактериями. Растут до таких размеров, что выполняют собой всю концентрационную систему почки.
- Цистиновые конкременты - редкий тип, связанный с наследственным ухудшением обмена аминокислот — цистинурией.

Природа происхождения конкрементов напрямую связана с пусковой причиной урологической болезни. Рассмотрим основные факторы, образующие камни.
- Несоблюдение питьевого режима. Хронический дефицит потребления чистой воды — главный провокатор. Моча концентрируется, относительная плотность повышается, и соли в ней легко кристаллизуются в «песок».
- Ошибки в питании.
- Избыток щавеля, шпината, орехов, какао, свеклы.
- Большая доля в диете животных белков (пурины).
- Злоупотребление поваренной солью.
- Избыток или, наоборот, нехватка кальция в рационе.
- Обменные нарушения. Подагра (высокий уровень мочевой кислоты), гиперпаратиреоз (дисфункция обмена кальция), цистинурия.
- Особенности анатомической структуры и болезни. Сужения мочеточников, аномалии развития почек, хронические воспалительные процессы (пиелонефрит), циститы.
- Гиподинамия. Малоподвижный образ жизни замедляет обмен веществ и ухудшает кровоснабжение органов малого таза.
- Генетическая предрасположенность является результатом сложного взаимодействия внешних факторов и внутренних особенностей организма. Наследственные механизмы не являются фатальным приговором, но они формируют базовый уровень риска, определяя, как организм усваивает и выводит минеральные вещества.
В результате изменяется состав мочи, создавая предпосылки для кристаллизации солей и формирования первичных микрокамней.
За риск развития нефролитиаза отвечает не один конкретный ген, а совокупность мелких поломок в нескольких участках ДНК. Именно поэтому в некоторых семьях случаи мочекаменной болезни отмечаются в нескольких поколениях, даже при разном образе жизни родственников.
Современная профилактика нефролитиаза должна учитывать оба аспекта — как неизменную наследственную составляющую, так и управляемые параметры образа жизни, позволяющие компенсировать индивидуальные метаболические особенности, заложенные природой.
Симптомы почечно-каменной болезни
Бессимптомное течение данного заболевания связывают с небольшим размеров почечных конкрементов. Тогда, как правило, развивается компенсированный нефролитиаз – с почти неизменными мочеиспусканиями и без болевого синдрома. Но как болезнь проявит себя, когда время для профилактики осложнений упущено?
- Почечная колика. Неожиданный резкий приступ боли в боковых отделах живота или пояснице. Она откликается в сторону пахово-бедренной области, гениталий. Это ведущий признак, требующий срочной помощи.
- Расстройства отхождения мочи: частые болезненные позывы, чувство недостаточного опорожнения мочевого пузыря.
- Помутнение, резкий запаха, видимая примесь крови (гематурия), окрашивающая мочу в розовый или красноватый цвет.
- Общие проявления. Тошнота, рвота на пике болевого синдрома, возможно повышение температуры тела, если присоединилась инфекция.
Почечная колика – одно из грозных осложнений нефролитиаза, требующая незамедлительного врачебного вмешательства. Она не является самостоятельным заболеванием, а выступает ярким симптомом блокады оттока мочи из почки. Резкая, нестерпимая боль в пояснице, возникающая внезапно и заставляющая метаться в поисках положения, которое её облегчит.
Чаще всего причиной становится движение кристалла из почечной лоханки в узкий мочеточник. Камень блокирует просвет, вызывая резкий спазм гладкой мускулатуры и повышение давления в выводящих путях. Это и провоцирует мучительный болевой синдром. Реже колику вызывают сгусток крови, слизи или гноя при воспалении, а также перегиб мочеточника.
«Красные флаги» при почечной колике
|
Нестерпимый болевой эпизод |
Типичное месторасположение в поясничном отделе, с одной стороны, отдает («иррадиирует») вниз и внутрь по ходу мочеточника. |
|
Неспокойное поведение |
Пациент мечется, неусидчив, не находит позу для облегчения. |
|
Дизурические расстройства
|
Появление частых, болезненных позывов помочиться. |
|
Гематурия |
Примесь крови в моче (видимая глазом или определяемая только лабораторно), которая говорит о микротравматизации капилляров почечного русла. |
|
Сопутствующие общие реакции
|
Тошнота, рефлекторная рвота, вздутие живота, холодный пот, учащение пульса. Возрастает температура тела, указывая на добавление инфекции (обструктивный пиелонефрит). |
Промедление при колике чревато серьезными осложнениями. Длительная закупорка просвета мочеточника или фильтрационной системы почек приводит к расширению последней жидкостью, повреждению нефроткани, развитию острой органной недостаточности и гнойно-септическим процессам.
При приступе почечной колики немедленно вызовите скорую медицинскую помощь. До приезда медиков не принимайте обезболивающие или спазмолитики без консультации, это исказит клиническую картину и диагностику. Помните, что грелки и горячие ванны категорически запрещены при любых болях в животе неясного происхождения! Сохраняйте, если возможно, выделенную мочу для визуальной оценки врачом.
Диагностика и современное лечение камней в почках
Подозрение на нефролитиаз — не повод для паники, а сигнал к грамотным и последовательным действиям. Сегодня урология точно обнаруживает конкременты и эффективно их устраняет с минимальным вмешательством в организм.
- Лучевые методы — основа визуализации:
УЗИ почек и мочевого пузыря. Его преимущества неоспоримы:
- неинвазивность и безопасность: Отсутствие лучевой нагрузки делает ультразвук пригодным для частого использования, в том числе у беременных женщин и детей.
- доступность: аппараты широко распространены в медицинских учреждениях.
- высокая информативность: определять параметры, количество, расположение (в мочеточнике, почечных лоханках, чашечках), а также оценивать состояние почечной ткани и наличие симптомов затрудненного мочеотделения (гидронефроз).
- позволяет контролировать эффективность лечения и отслеживать изменение образований.
Как проводится УЗИ почек:
Обследование не требует подготовки натощак, но желательно не употреблять жидкость за 90-120 минут до визита. Пациент располагается на кушетке, врач смазывает поверхность поясничной области гипоаллергенным нейтральным гелем для улучшения проводимости уз-волн. Затем, перемещая линейный датчик в продольной и поперечной плоскостях, доктор исследует почки, выводящие пути. Смена позы тела в положение на бок или на живот может улучшить визуализацию.
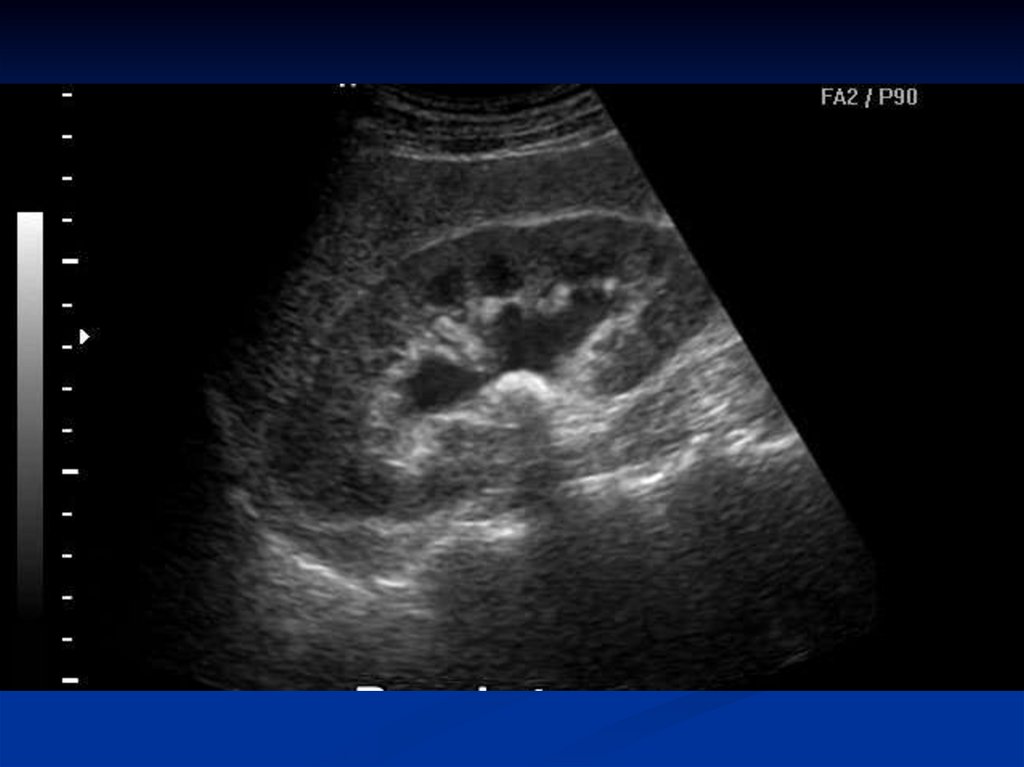
Что может увидеть врач на мониторе?
|
Эхогенные включения |
Камни в почках на УЗИ смотрятся как белые (гиперэхогенные) кристаллы с эффектом акустической эхотени позади себя. Размер и форма включения также оцениваются. |
|
Состояние почечной паренхимы |
Оценить толщину и структуру почечной ткани, выявить возможные воспалительные изменения или рубцы |
|
Расширение чашечно-лоханочной системы (гидронефроз) |
При наличии камня, блокирующего отток мочи, чашечки и лоханки почки расширяются, что также видно на мониторе. Это является важным признаком, указывающим на необходимость вмешательства. |
|
Состояние мочевого пузыря |
Видны микролиты, а также остаточный объем после мочеиспускания |
Несмотря на высокую информативность, УЗИ имеет некоторые ограничения. Микролиты, расположенные в узких участках мочеточника или за костными структурами, будут менее заметны. В таких случаях потребуются доп.исследования.
Компьютерная томография без контрастного усиления. Оптимальна для поиска рентгенонегативных и уз-нейтральных камней. Точно определяет расположение, параметры, плотность (в единицах Хаунсфилда) конкремента, состояние окружающих тканей, что помогает при планировании операции. Однако, КТ связана с лучевой нагрузкой.
Экскреторная урография: способ, при котором внутривенно вводится контрастное вещество, которое выходит через мочевыносящие пути.
Обзорный традиционный рентгеновский снимок брюшной полости, который хорошо выявляет контрастные соли кальция. Однако, рентген не всегда эффективен для выявления кристаллов из мочевой кислоты, или для оценки состояния мягких тканей.
- Лабораторные анализы — оценка обмена веществ:
Хотя инструментальные пробы уз-сканирования и компьютерной томографии будут передовыми, незаменимыми для визуализации камней, они не всегда могут предоставить полную картину. Лабораторные исследования, напротив, проникают глубже, раскрывая химический состав конкрементов, метаболические аномалии в организме пациента и потенциальные факторы риска, способствующие их образованию. Без этих данных лечение лишь устранит симптом, а не причину, что увеличивает вероятность рецидивов.
Типичный алгоритм лабораторной диагностики камней в почках выглядит следующим образом:
- Первичный этап:
- Общий анализ мочи (ОАМ) – для оценки основных показателей и выявления кристаллов.
- Биохимическй профиль крови (кальций, мочевая кислота, креатинин, мочевина).
- Второй этап (при необходимости):
- Суточные пробы на кальций, оксалаты, мочевую кислоту, цистин, магний, цитраты – для выявления конкретных метаболитов.
- Бактериологический посев– при подозрении на инфекцию.
- Углубленные гормональные исследования.
- Третий этап:
- Химический анализ конкремента.
|
ОАМ: Первый и важнейший шаг. |
|
Макрогематурия (кровь в моче) часто присутствует, особенно при движении камня. Может быть как видимый глазу красный оттенок урины, так и определяться только микроскопически (микрогематурия, скрытая кровь). |
|
Лейкоцитурия (повышенное количество лейкоцитов) укажет присоединение инфекции. |
|
Бактериурия (наличие бактерий) сигнализирует о микробно-ассоциированом воспалительном процессе, который осложняет течение мочекаменной болезни. |
|
Колебание pH |
|
Появление солей оксалатов, уратов, фосфатов в осадке мочи повышают риски образования камней или укажут на их происхождение. |
|
Белок в моче (протеинурия): в небольших количествах обнаруживается, особенно при воспалении или нарушении функции почек. |
|
Биохимический анализ крови: |
|
Креатинин и мочевина – показатели функции почек; повышенные уровни отражают снижение фильтрационной способности почек из-за длительного наличия камней или другого заболевания. |
|
Мочевая кислота – соли ураты и такие же конкременты. |
|
Кальций, фосфор: повышенный уровень кальция в крови возникает при гиперпаратиреозе, онкологии или чрезмерном употреблении продуктов, богатых кальцием. |
|
Натрий, калий, хлор: электролитный баланс организма важен для нормальной работы почек. |
|
Липидный профиль: дислипидемии бывают связаны с некоторыми видами нефролитиаза. |
|
Суточная моча |
|
Прямое определение состава конкрементов. |
|
Если камень удален (хирургически, во время литотрипсии или вышел естественным путем), его разбор важен для последующей тактики ведения лечащим врачом. Для этого используются: |
|
Инфракрасная спектроскопия (ИК-спектроскопия): наиболее распространенный и точный вариант определения молекулярного профиля камня. |
|
Рентгеноструктурный анализ: позволяет определить кристаллическую структуру камня. |
|
Химические методы используются для определения наличия определенных элементов или соединений. |
|
Микробиологические исследования: |
|
Посев на флору и чувствительность к антибиотикам: при подозрении на инфекционный процесс, который бывает как причиной, так и следствием образования камней |
Камни в почках лечение
Тактика напрямую зависит от результатов диагностики: размера, локализации, его структуры и наличия осложнений.
Терапевтическое (консервативное) лечение применяется для мелких камней размером до 5-6 мм, способных отойти самостоятельно, и в качестве предотвращения рецидивов.
Однозначно,будет рекомендована коррекция питьевого режима с увеличением потребления воды для снижения концентрации мочи. Пациенты придерживаются персонализированной диеты, основанной на параметрах конкремента. Например, при оксалатах ограничивают щавель и шпинат, при уратах — пурины.
Если есть перспектива для самопроизвольной эвакуации песка, назначается медикаментозная экспульсивная терапия для расслабления мышц мочеточника и облегчения самостоятельного отхождения конкремента; а также прием препаратов для нормализации уровня мочевой кислоты, кальция и других показателей.
Хирургическое лечение: минимум разрезов — максимум результата
Когда камень крупный, вызывает закупорку мочевых путей, инфекцию или не поддается консервативной терапии, показано оперативное вмешательство.
- Дистанционная ударно-волновая литотрипсия. Неинвазивный метод. Аппарат без разреза на коже фокусирует ударные волны точечно на камне и расщепляет его на мелкие фрагменты, способные отойти естественным путем. Эффективен до 2 см эхоплотных включений.
- Эндоскопические высокотехнологические контактные операции :
- Уретероскопия с лазерной литотрипсией. Через уретру вводится тонкий эндоскоп. Камень визуализируется и разрушается лазерным волокном «в пыль». Позволяет одномоментно удалить конкременты из любой части мочеточника.
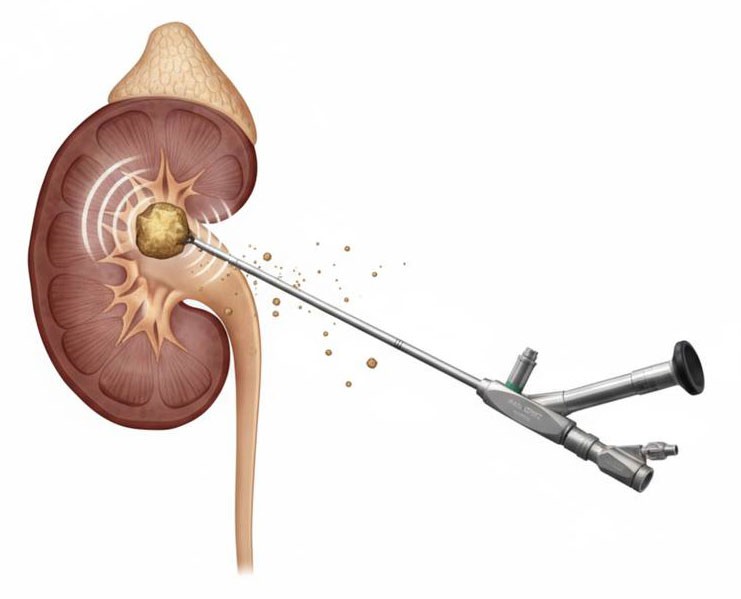
- Чрескожная нефролитотрипсия. Метод выбора для крупных (более 2 см) и сложных камней (коралловидный нефролитиаз). Через небольшой прокол в пояснице создается доступ к почке, и камень разрушается под визуальным контролем. Обеспечивает высокую эффективность при минимальной травме.
- Лапароскопическая хирургия. Применяется реже, в основном при большом аномальном нефролитиазе или его сочетании с другими патологиями, требующими коррекции.
После успешного удаления камня лечение не заканчивается. Для предотвращения повторного образования (рецидив достигает 50% в течение 5 лет) необходима индивидуальная программа восстановления, разработанная урологом и диетологом на основе метаболических нарушений.
Пейте достаточно жидкости: не менее 2-2.5 литров чистой воды в день, особенно в жаркое время года и при физических нагрузках. Ограничьте потребление соли, животного белка, острых и кислых продуктов. Включите в рацион больше овощей, фруктов, зелени. Регулярно проходите медицинские осмотры, что особенно важно для людей с наследственной предрасположенностью или хроническими состояниями. Не затягивайте с лечением обострений воспалительных состояний мочевыводящих путей.
Не откладывайте решение проблемы. Передовая диагностика и широкий спектр терапевтических методик позволяют эффективно и безопасно избавиться от камней в почках, сохранив их функцию и вернув качество жизни.